¡YA TENEMOS VACUNA CONTRA LA RABIA!
Escrito por: Dr. Santiago Vega García
Catedrático de Sanidad Animal y profesor de la Facultad de Veterinaria CEU Cardenal Herrera.
¡Cave Canem!
¡Cuidado con el perro!
«Eliminar ciertos padecimientos o enfermedades que aun afectan a nuestros semejantes a pesar de que disponemos del conocimiento y los instrumentos para su virtual desaparición, es uno de esos sueños posibles. Precisamente porque esto es posible, es también éticamente impostergable que nos pongamos en marcha con determinación para eliminar esas enfermedades.»
Dra. Mirta Roses (Directora de la Organización Panamericana para la Salud)
¡Ya tenemos vacuna!, probablemente esta exclamación, u otra similar se oiría el 6 de julio de 1885 en el laboratorio de Louis Pasteur cuando después de iniciar las inoculaciones de su prototipo de vacuna de la rabia sobre Joseph Meister, un niño alsaciano de 9 años, que había sido mordido por un perro rabioso, tras 12 inoculaciones, Joseph Meister no contrajo la enfermedad. O cuando en 1940 Thomas Francis y Jonas Salk, en la Universidad de Michigan desarrollaron la primera vacuna inactivada contra la gripe. De uno y otro hito han pasado 135 y 80 años respectivamente. Y probablemente esta misma alocución se esta escuchando en muchos lugares del mundo, pero cambiando los signos de admiración por los de interrogación. ¿Ya tenemos vacuna?… del sarampión, viendo como tras los recortes presupuestarios sufridos por las campañas de vacunación, el sarampión en el mundo registro tres veces más casos en 2019, que en 2018 (300 muertos por sarampión cada día en el mundo).
Es por todo lo anterior que este que les escribe se sorprende cuando una de las preguntas fija, en todas las entrevistas que se están produciendo en los medios de comunicación a los científicos e investigadores que están desarrollando y probando los prototipos de la nueva vacuna frente al SARS-CoV-2, sea, ¿para cuando se prevé tener una vacuna para inmunizar a la población frente al nuevo coronavirus?. Y digo que me sorprende, aunque es perfectamente entendible la pregunta, porque frente a muchas enfermedades actuales, tenemos vacunas y o bien no las usamos, o las usamos mal.
Es por ello, que en este articulo quiero repasar con ustedes esta realidad focalizando en una enfermedad como es la rabia, y el grado de penetración de la vacuna frete a la misma.
Durante décadas, un curioso mosaico dio la bienvenida a los visitantes de la domus llamada «del Poeta Trágico» en Pompeya. La imagen de un gran perro de color negro, dispuesto a abalanzarse sobre el intruso que se atreviera a irrumpir en la casa, acompañaba al lema Cave Canem, ¡Cuidado con el perro! (Foto 1). Hoy este mosaico podría ubicarse en la puerta de todas aquellas casas donde las familias convivan con perros, gatos o hurones sin vacunar frente a la infección por el virus de la rabia. Y le aseguro querido lector que no estamos exagerando lo más mínimo, y que no somos hombres de ciencia trasnochados que les hablan de una enfermedad caduca del siglo XIX. Si, la rabia, esa enfermedad que el pasado 15 de diciembre produjo la muerte de un hombre que permanecía ingresado en el Hospital Universitario de Cruces (Vizcaya) tras ser infectado de rabia al ser mordido por un gato durante su estancia en Marruecos.

Foto 1. Mosaico que se encontraba en la casa «del Poeta Trágico» en Pompeya.
Si bien es verdad que este caso ha sido el único registrado en el País Vasco en los últimos 30 años y la infección es el resultado de la mordedura que se produjo en otro país, rabia importada, la Dirección de Salud Pública del Gobierno Vasco se ha apresurado a subrayar que los animales domésticos del País Vasco están libres de rabia, ya que esta es una de las cuatro comunidades autónomas en las que la vacunación de la rabia no es obligatoria, junto con Galicia, Asturias y Cataluña. El fallecimiento de este paciente, ha llevado al Consejo General de Colegios Veterinarios de España (CGCVE) a reclamar a las Administraciones Públicas que se unifiquen y homologuen los criterios a nivel estatal para que la vacunación antirrábica sea obligatoria en todo el territorio español, con un protocolo de vacunación uniforme en todo el país.
Pero vamos por partes, primero ¿qué es la rabia? La rabia es por definición, una encefalomielitis aguda (inflamación del encéfalo que se acompaña de la afección de la medula espinal), de amplia distribución mundial que afecta al hombre y a gran número de mamíferos domésticos y salvajes. Además, se considera una de las zoonosis más importantes a tener en cuenta por las autoridades sanitarias por sus fatales consecuencias, ya que en ausencia de tratamiento conduce a la muerte.
La rabia es una enfermedad vírica que afecta al sistema nervioso y que es mortal en prácticamente el 100% de los casos cuando el enfermo ha empezado a desarrollar los síntomas, que son fiebre no muy alta, cambios en el estado de ánimo, náuseas y vómitos, fotofobia (intolerancia a la luz), babeo y convulsiones, entre otros. La forma más habitual de contraerla es la mordedura de un animal —perro, gato, murciélago…— infectado y el periodo de incubación va de unos pocos días hasta un año, aunque lo más habitual son unas tres semanas.
Solo una quincena de personas ha logrado sobrevivir a la rabia tras desarrollar síntomas mediante el llamado protocolo de Milwaukee, ideado en 2004 por un equipo de médicos liderados por el Dr. Rodney Willoughby, que consiste en inducir un coma en el enfermo y aplicarle todas las medidas de soporte vital en la Unidad de Cuidados Intensivos (UCI) para que el organismo pueda hacer frente a la infección reduciendo al máximo el riesgo de daños en los órganos vitales. Para ello le es administrado un cóctel de medicamentos antivirales: ketamina, ribavirina y amantadina.
El paciente ingresado en Baracaldo presentaba signos de necrosis en el brazo, lo que revelaría «una grave infección y que la herida no fue bien limpiada en su día». «Todo esto muestra que el hombre no había recibido la adecuada asistencia médica desde que sufrió la mordedura». El periodo de incubación es muy variable y puede ir desde una semana a un año, con dos meses de media estimada.
Cuando el virus de la rabia entra en el organismo de una persona, empieza a extenderse por las células nerviosas hasta alcanzar el cerebro. La velocidad con que lo hace depende de muchos factores entre ellos el lugar de la mordedura, el tipo de herida y si esta ha sido limpiada o no. El virus, por ejemplo, avanza más rápido si en el lugar de la mordedura —manos, cuello, cara…— hay más terminaciones nerviosas o es más próximo al sistema nervioso central. Esta cuestión de la velocidad de propagación del virus rábico a través de los nervios fue resuelta por un veterinario español, el insigne investigador y catedrático Dalmacio García Izcara (1859-1927), llegando a la conclusión de que avanzaba a la velocidad de un milímetro por hora.
Pese a su terrible pronostico, la infección, sin embargo, es posible de frenar si el paciente recibe tras la exposición la dosis de inmunoglobulina (que frena el avance) y la vacuna, que preparará al sistema inmunitario para erradicar el virus antes de que este se asiente en el cerebro, donde se multiplica exponencialmente y acaba causando la muerte.
Las personas que han sido mordidas o arañadas por un presunto perro rabioso, gato, murciélago u otro mamífero, deben limpiar inmediatamente la herida a fondo con agua y jabón durante 15 minutos, por ejemplo, y buscar atención médica, ya que la profilaxis posterior a la exposición debe administrarse lo antes posible. El contagio entre personas es muy poco frecuente, según la literatura científica.
Actualmente está considerada como una enfermedad reemergente a nivel mundial debido a la aparición de nuevas variantes del virus que incrementan el número de reservorios, por un lado, y a la entrada y/o comercio en nuestro país de animales menores de 3 meses sin vacunar, procedentes de países UE y terceros con rabia endémica, práctica cada vez más habitual, a este hecho se une el intenso tráfico de personas y animales, que continuamente se mueven por nuestro país y por todo el territorio europeo.
En España, una de esas nuevas variantes (European Bat Lyssavirus I), se encuentra circulando en murciélagos insectívoros. Estas nuevas variantes pueden transmitirse y producir cuadros de rabia tanto en nuestros animales de compañía como en humanos dando lugar a cuadros indistinguibles clínicamente del producido por el virus rábico clásico. Esto hace que los esfuerzos para erradicar o eliminar la infección en animales domésticos se hayan complicado de forma importante y la vacunación de las mascotas cobra más importancia aún si cabe.
Afortunadamente existe tratamiento profiláctico pre-exposición con vacuna y post-exposición combinando la vacuna y la inmunización pasiva, la limpieza de la herida y la inmunización según las recomendaciones de la Organización Mundial de la Salud (OMS) tan pronto como sea posible tras un contacto sospechoso con un animal permite prevenir la aparición de la rabia en prácticamente el 100% de las exposiciones.
Para que una población quede protegida frente a la rabia al menos al 70% de la población canina tiene que estar perfectamente vacunada, confiriendo así una inmunidad de «colectivo». Los países como España, que dejen de vacunar en alguna de sus áreas geográficas corren el riesgo de disminuir significativamente este porcentaje de protección colectiva. Llegar a un porcentaje de inmunización menor del 70% no solo es un riesgo para la comunidad autónoma que decide no vacunar, sino que esto influye en la inmunidad colectiva del resto del país. Por lo tanto, no solo se vacuna para protección de la comunidad en particular sino para la protección de todo el territorio nacional. Debemos hacer hincapié en que la vacunación de la rabia «debería ser obligatoria» en todo el territorio nacional, con un protocolo de vacunación uniforme en todo el país.
Aunque la mayoría de vacunas antirrábicas aseguran una inmunidad de 2 o 3 años, en general las vacunas de rabia no alcanzan el 100% de esa protección, por lo que parte de la población canina puede quedar parcialmente expuesta. Diversos estudios realizados en Reino Unido, Francia y España han demostrado la alta variabilidad de respuestas frente a la vacuna en los animales, por lo tanto, se aconseja la práctica sistemática de la revacunación anual ya que desde un punto de vista sanitario es la opción más indicada y recomendable.
La vacunación es un acto clínico donde el veterinario es quien debe decidir qué protocolo es el mejor, dependiendo de las condiciones clínicas del animal y epidemiológicas de la zona (Foto 2). Esto quiere decir que la prescripción de una vacunación anual debe de prevalecer frente a la indicación de vacunación trianual o bianual indicada en el prospecto del producto. Dicha decisión recae directamente sobre el veterinario responsable de ese animal.
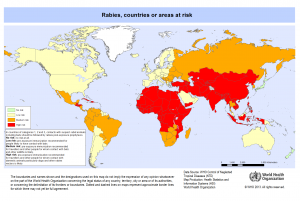
Foto 2 correspondiente al riesgo por rabia en zonas en el mundo. Fuente: OMS
En caso de exposición humana a animales sospechosos debe intentarse identificar, capturar o sacrificar inmediatamente el animal implicado. El tratamiento post-exposición debe comenzar inmediatamente y sólo debe detenerse si el animal es un perro o un gato que siga estando sano al cabo de 10 días. Aunque la mayoría de los países europeos tienen prácticamente erradicada la rabia canina y vulpina (rabia del zorro), se siguen declarando algunos casos en animales y humanos.
LA RABIA EN ESPAÑA.
El último brote en España del ciclo urbano de la rabia se produjo en Málaga en 1975 y causó la muerte de dos personas. Fue, el ultimo latigazo de la enfermedad, tras las campañas masivas de vacunación a perros y gatos llevadas a cabo durante los años 60 y 70. España (territorio peninsular e islas) se encuentra libre de rabia en mamíferos terrestres desde el año 1978. Únicamente en las Ciudades Autónomas de Ceuta y Melilla dada su localización geográfica próxima a zonas endémicas, se diagnostican esporádicamente casos importados de rabia en perros.
En 2013, se detecta el primer caso de rabia desde entonces en la provincia de Toledo, fue el caso de una perra de 4 años que convivía con otros perros y su dueña en una furgoneta, que fue vacunada de rabia por primera vez en 01/12/2012, once días más tarde se trasladaron a Marruecos. En 12/04/2013 entró en la península a través de Ceuta, escapándose meses después en la provincia de Toledo (31/05/2013), donde mordió a cuatro menores y un adulto, dando posteriormente positivo en el diagnóstico de rabia, lo cual hizo que se activara el Plan de Contingencia contra la Rabia. Semanas más tarde el caso llego al País Vasco, donde no es obligatoria la vacunación antirrábica, donde tres perros tuvieron que ser eutanasiados al hacerse firme la sospecha de que habían estado en contacto con el perro que dio positivo en Toledo.
En 2014, una mujer de origen marroquí murió en Madrid tras haber contraído la enfermedad en su país, donde la rabia en perros aún no ha sido erradicada y la enfermedad sigue siendo endémica.
En 2016 se producen tres casos de rabia canina en Melilla.
En el pasado junio de 2019, además del reciente caso diagnosticado en Bilbao, se ha producido un caso positivo en la ciudad de Ceuta, correspondiente a un cachorro mestizo de 3 meses recogido en Marruecos, por una persona que le trasladó a la protectora de la ciudad autónoma, sin pasar los controles reglamentarios, lo que llevó a las autoridades a investigar cómo pudo cruzar la frontera sin los certificados de vacunación en regla. Durante su estancia en la protectora mostró un comportamiento anómalo y fue llevado a una clínica veterinaria de Ceuta. El cachorro llego a morder a algunos de los trabajadores del centro de acogida, y a alguno de los perros que allí se encontraban.
Un nuevo caso ha sido diagnosticado el pasado 15 de enero de 2020, se trata de un perro mestizo, adulto joven, de capa negra y fuego, que se encontraba en compañía de unos niños en las inmediaciones de Urgencias del Hospital Comarcal de la Ciudad Autónoma de Melilla. El animal fue recogido por el servicio de recogida de animales el domingo 12 de enero sobre las 21:00 horas, entrando en coma de forma inmediata y falleciendo al día siguiente por parálisis respiratoria.
El Lyssavirus europeo de murciélagos, (virus dentro del cual se encuentra el virus de la rabia), como hemos señalado anteriormente, está circulando entre los murciélagos de distintas especies y se ha detectado en varias zonas de España, por lo que se recomienda no manipular estos animales sin protección y tan sólo por personal experto.
Varios murciélagos infectados han mordido a personas, en 2012 se detectaron casos de murciélagos afectados en las provincias de Lérida y Barcelona. En septiembre de 2018, dos personas tuvieron que ser atendidas en las provincias de Huelva y Valladolid, al ser mordidas por murciélagos que eran positivos a rabia, según confirmaron las pruebas realizadas en el Centro Nacional de Microbiología (CNM). Para evitar riesgos, los protocolos vigentes establecen el tratamiento antirrábico en todos los casos de mordedura de murciélago, aunque no se confirme la presencia del virus en el animal.
Según los registros del Centro Europeo para la Prevención y Control de Enfermedades (ECDC, según sus siglas en inglés), a fecha 19 de diciembre de 2019 se han notificado cuatro casos de rabia importada en la Unión Europea (UE). En mayo, Noruega confirmó una muerte relacionada con la rabia después de una infección en Filipinas. En diciembre, se informó un caso en Letonia (que regresaba de la India), otro en España después de una infección en Marruecos, y las autoridades italianas han confirmado la muerte de un viajero que fue mordido por un perro mientras se encontraba en Tanzania.
Durante la última década, se informaron muy pocos casos de rabia adquirida localmente en la UE y, en los últimos años, todos los casos notificados de rabia fueron el resultado de la exposición fuera de la UE. La rabia se produce en más de 150 países, aunque estas cifras podrían estar infraestimadas, pudiendo multiplicarse el número de casos por 20 en Asia y por 150 en África, lo que pone de relieve la necesidad de un asesoramiento de viaje adecuado y una profilaxis rápida posterior a la exposición después de un rasguño o una mordedura de un posible animal rabioso. El riesgo de infección por rabia para los viajeros que visitan áreas enzoóticas contra la rabia se considera muy bajo siempre que se sigan las medidas preventivas básicas. Estos incluyen evitar el contacto con mamíferos salvajes y domésticos, incluidas las mascotas.
La proximidad de España con países donde la rabia es endémica aumenta el riesgo de que pueda aparecer la enfermedad. Ante esta situación, la Organización Mundial de la Salud (OMS) recomendó el 25 de julio de 1996, que España no dejara de vacunar a los perros y gatos bajo ningún concepto. El continuo movimiento de personas y animales entre la Península y el Norte de África es la causa del elevado número de intervenciones que se realizan en los puntos de entrada de Tarifa y Algeciras. Según informaciones de los servicios veterinarios oficiales en el control de frontera, en estos dos puntos de entrada se ha producido, en el pasado año 2019, 112 casos de animales que no cumplían los requisitos establecidos en la normativa europea.
Hay que tener en cuenta que los dos últimos casos de animales con presencia de virus de la rabia en Europa (Toledo y Holanda) se debieron a entradas ilegales de animales procedentes de Marruecos que transitaron por España, incluidas las Comunidades Autónomas donde no es obligatoria la vacunación antirrábica.
De acuerdo con las anteriores premisas, es «potencialmente» factible la aparición de casos humanos esporádicos por mordedura de murciélagos, o casos humanos en Ceuta y Melilla por mordedura de perro. El perro es la principal especie implicada en la posible aparición y mantenimiento de un brote en España, ya que la importación de un perro infectado es el escenario más probable.
LA RABIA EN CIFRAS
La rabia es 100% prevenible mediante la atención médica apropiada e inmediata. No obstante, más de 55 000 personas mueren de rabia cada año, de las cuales, aproximadamente un 95% se registran en África y Asía, costándole la vida a una persona cada nueve minutos. La fuente mundial más importante de la rabia en los seres humanos viene a través de la rabia no controlada en los perros, el 99% de los casos se producen por mordedura de perros rabiosos. Por lo tanto, la prevención de la enfermedad en humanos recae en una vacunación efectiva en la población animal susceptible: perros principalmente, gatos y hurones.
Los que están en mayor peligro de la rabia son los niños, el 40% de las personas mordidas por un animal sospechoso de rabia son niños menores de 15 años, quienes tienen mayor probabilidad de ser mordidos por los perros y también, en términos más graves, de estar expuestos a través de mordeduras múltiples en sitios de alto riesgo en el cuerpo.
Esta fuente principal de la rabia en los seres humanos puede eliminarse mediante la garantía de la vacunación y el control adecuado de animales, la educación de poblaciones en riesgo, la educación sobre el comportamiento de los perros, ayuda a los niños, a evitar mordeduras, y mejoras en el acceso de personas que han sido mordidos a la atención médica.
Más allá de donde vivamos, la prevención de la rabia es importante. La prevención de la rabia humana debe ser un esfuerzo comunitario en el que participen los servicios veterinarios y de salud pública en el marco del concepto One Health. Porque en palabras de Pasteur:
«El medico se ha ocupado históricamente de cuidar del hombre y el veterinario lo ha hecho de la humanidad.»
Las personas viajan, los animales van de un lugar a otro, y los murciélagos, que son una potencial fuente de rabia en todo el mundo, vuelan. – ¡Trabajando juntos para que la rabia sea historia!, y conseguir que en el año 2030 la rabia pueda estar erradicada del mundo. A partir de este momento, usted podrá adentrarse y profundizar en el conocimiento de la rabia con la lectura de esta monografía.
Bibliografía 1: https://amazingbooks.es/microsite-one-world-one-health-santiago-vega
Bibliografía 2: https://amazingbooks.es/one-health
Bibliografía 3: https://amazingbooks.es/guia-zoonosis-animales-compa%C3%B1ia
La foto de portada de este post corresponde al título: Perros vacunados de rabia.
Fuente: MSD Animal Health

